PET-CT/ ПЕТ скенер
Клиниката по нуклеарна медицина разполага с първия цифров PET-CT скенер в страната с ултра висока резолюция. Апаратурата е от най-висок клас и гарантира високо качеството на диагностика и лечение с възможност за локализиране на тумори с изключително малки размери.
SPECT-CT/ ЕЕКТ скенер
Еднофотонната емисионна компютърна томография интегрира в един апарат хибридна 3D гама-камера с многослайсов компютърен томограф. Засилва предимствата и намалява недостатъците на нуклеарно-медицинския и рентгеновия диагностични методи. Детайлно хибридно изследване с едновременно функционален и анатомичен образ на цялото тяло.
Дигитален мамограф с по-ниски дози на облъчване
Отделението по образна диагностика е оборудвано със супер модерен, напълно дигитален мамограф, с най-високо качество на изображението и до 30% по-ниски дози на облъчване на рентгеновите лъчи. Образното изследване гарантира прецизна и детайлна диагностика на рака на млечната жлеза.
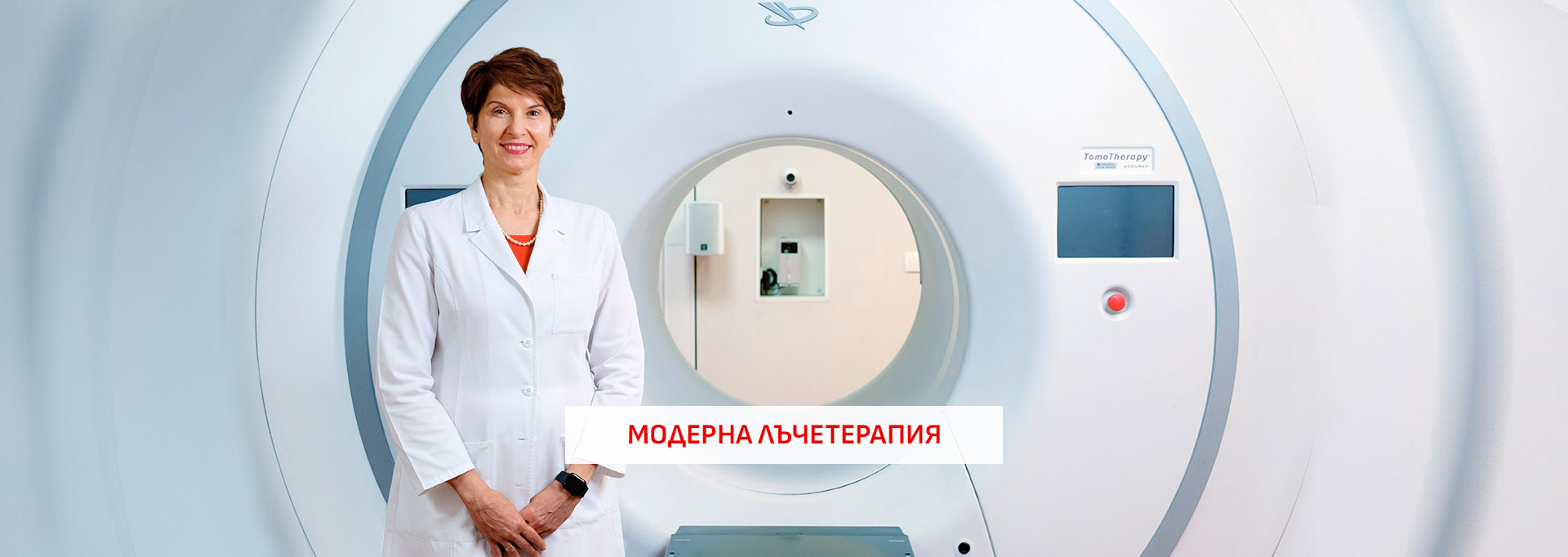
Последно поколение линеен ускорител за хеликална томотерапия
Клиниката по лъчетерапия е оборудвана с единствената в страната уредба за хеликална томотерапия. Апаратът е хибрид от линеен ускорител и компютърен томограф. Осигурява персонализирано и изключително прецизно облъчване на туморните формации, като изолира и пази здравите органи и структури.